O desenvolvimento e produção de imunobiológicos (vacinas, biofármacos e imunodiagnóstico), requer uma ampla gama de medidas de biossegurança para garantir a segurança de seus funcionários, do produto final e dos consumidores destes produtos. Neste artigo, abordaremos os principais aspectos da biossegurança nas etapas envolvidas neste processo.
Conheça o processo de produção de novas vacinas
As vacinas são preparadas a partir de bactérias ou vírus modificados em laboratório, de forma a perderem a capacidade de provocar a doença.
A corrida em busca de uma vacina ou vacinas que protejam a população do coronavírus deu visibilidade para um processo complexo que demanda investimento e tempo. Antes que uma vacina possa ser distribuída, ela passa pelas diferentes fases de produção citadas abaixo.
Identificação: Para a vacina, são usados microorganismos inteiros ou partes dele. O antígeno é a parte específica do vírus ou bactéria que as células de defesa reconhecem.
Reprodução: Uma das etapas iniciais é a amplificação do vírus ou bactéria em grandes quantidades. Para a produção de algumas vacinas são utilizados biorreatores, responsáveis por multiplicar os microorganismos.
Purificação: Nesta etapa ocorre a purificação dos componentes da vacina, separando-os dos demais.
Formulação: Consiste na adição de componentes para obter a imunogenicidade ideal, com vista à futura administração.
Experimentos em animais: Inicia-se com camundongos infectados e outros animais. O objetivo nesta etapa é descobrir se a vacina é segura e se estimula adequadamente a resposta imune.
Entre 20 e 100 voluntários: é o primeiro estudo a ser realizado em humanos adultos saudáveis. Os objetivos são avaliar a segurança e a capacidade da vacina em induzir resposta imune.
Centenas de voluntários: avalia-se mais detalhadamente a resposta imune induzida e a segurança da vacina. Já pode ser possível observar se a vacina apresenta alguma eficácia.
Milhares de voluntários: avalia-se a eficácia da formulação no público-alvo, ou seja, semelhante à população que receberá a vacina (por exemplo, bebês para um novo produto infantil).
Oficialização: a aprovação e licenciamento é feita pelos órgãos reguladores. No Brasil é a ANVISA; nos EUA é o FDA (Food and Drug Administration).
Processo Industrial: Uma vez comprovada a eficácia, a vacina passa a ser produzida em escala industrial. Da elaboração à produção, o processo pode demorar até dois anos.
No mercado: Mesmo após aprovação, a nova vacina continua sendo monitorada, em busca de possíveis reações adversas.
Níveis de biossegurança
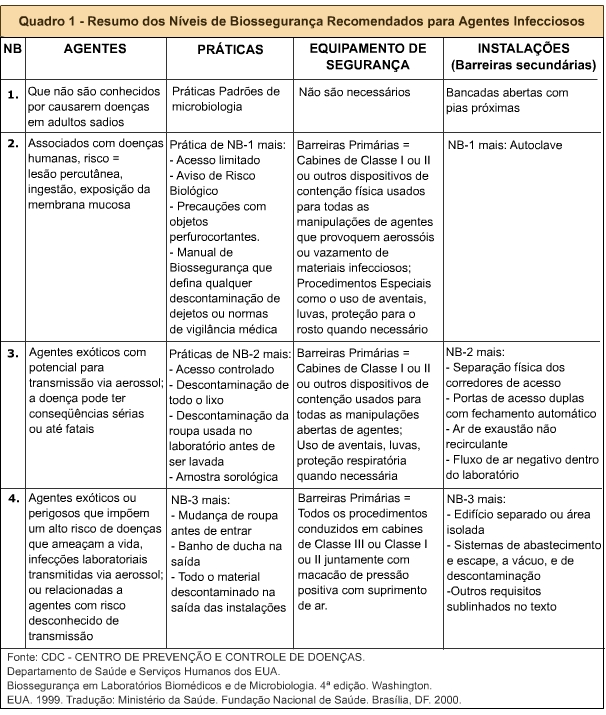
Existem quatro Níveis de Biossegurança (NB) definidos pelo Centro de Controle e Prevenção de Doenças (CDC), designados em ordem crescente pelo grau de proteção proporcionado: NB-1, NB-2, NB-3 e NB-4. O primeiro nível começa com precauções mínimas devido ao baixo risco de biossegurança. A medida de segurança aumenta nos próximos três níveis, proporcionalmente ao risco que os organismos e agentes utilizados oferecem ao operador e ao meio ambiente.
No Brasil não há laboratórios de nível 4 para pesquisas relacionadas a humanos. Devido a complexidade, custos e riscos, há apenas 61 laboratórios NB-4 operando, em diferentes condições, em todo o mundo.
Nível 1 – NB-1: Manipulação de agentes que não causam doenças em seres humanos ou em animais de laboratório. Ex: Saccharomyces cerevisae.
Não há necessidade do laboratório localizar-se em área isolada do edifício
Uso de roupas protetoras, como jaleco e sapatos fechados
Bancadas abertas com pias próximas
Nível 2 – NB-2: Manipulação de agentes capazes de causar doenças em seres humanos ou em animais, mas com baixo risco de disseminação. Ex: Dengue vírus.
O laboratório é separado de outras construções, por uma antessala ou pelo próprio Laboratório NB-1
Barreiras para contenção ao manipular agentes que provoquem aerossóis ou vazamento de materiais infecciosos
Uso de luvas e proteção para o rosto quando necessário
Manual para descontaminação de dejetos ou normas de vigilância médica
Autoclave para esterilizar utensílios e materiais
Barreira Primária
As cabines de segurança biológicas (CSB) são geralmente usadas como contenção primária no trabalho com agentes de risco biológico, minimizando a exposição do operador, do produto e do ambiente.
Autoclave: Aparelho para esterilização. Destrói os agentes patogênicos por meio de temperatura elevada, com vapor de água sob pressão. Conheça as autoclaves da Sanders do Brasil.
Nível 3 – NB-3: Manipulação de agentes capazes de causar doenças em seres humanos ou em animais, com risco de se disseminarem na comunidade.
Ex: coronavírus
Acesso controlado, com portas duplas com fechamento automático
Ar de exaustão não recirculante
Barreiras de contenção usadas para todas as manipulações de agentes
Uso de luvas e proteção respiratória quando necessário
O trabalho deve ser executado em dupla
Descontaminação da roupa usada no laboratório antes de ser lavada
Autoclave de dupla porta
Ar não exaustante
O laboratório deve ter um sistema de ar que não recircule em outras áreas do prédio. O ar deve ser descarregado em áreas livres de construções e de entradas de ar.
Macacão de proteção
A roupa não pode ser usada fora do laboratório. Antes de ser lavada ou descartada deve ser esterilizada e trocada quando contaminada.
Nível 4 – NB-4: Manipulação de agentes que causam doenças graves em humanos ou animais, de fácil transmissão e sem medidas de prevenção ou tratamento. Ex: vírus Ebola
Mudança de roupa antes de entrar, banho de ducha na saída
Ar de exaustão não recirculante
Edifício separado ou área isolada
O material é descontaminado na saída das instalações
Sistemas de abastecimento e escape à vácuo
O trabalho deve ser executado em dupla
Procedimentos conduzidos em cabines de segurança, com macacão com suprimento de ar
Abastecimento e Escape
Os efluentes líquidos devem ser descontaminados, preferencialmente através de tratamento com calor antes de serem jogados no esgoto sanitário.
Macacão com suprimento de ar
São roupas de proteção com ar insuflado, ventiladas por sistema de suporte de vida.
Biossegurança nas salas de vacinação
A biossegurança em serviços de saúde é imprescindível, especialmente nas salas de vacinação, de modo a criar um ambiente de trabalho onde seja promovida a diminuição dos riscos de exposição dos agentes infectantes, para que este risco possa ser minimizado e principalmente eliminado. Por isso é importante que os profissionais que trabalham neste setor, tenham noções sobre a rotina de trabalho, e também sobre o manejo adequado dos imunobiólogicos.
Em um ambiente como a sala de vacinação, comumente se concentram pessoas saudáveis, sem doenças transmissíveis, isto é, os indivíduos que receberão as vacinas. Na maioria dos casos não existe uma comprovação para o uso rotineiro de paramentação especial. De modo que os cuidados padrão utilizados neste tipo de rotina, são suficientes para evitar a ocorrência de exposição a agentes infecciosos e o desenvolvimento de infecção.
Os cuidados padrão, nada mais são, do que um conjunto de medidas que devem ser aplicados em situações de atendimento a pacientes, havendo suspeita ou não de doença transmissível. Esta é uma medida que previne a transmissão de micro-organismos entre profissionais da área da saúde e também para os pacientes. Estas medidas quando são aplicadas de forma correta, protegem o profissional e seus pacientes. Estas medidas são as seguintes:
– Higienização constante e sempre que necessária das mãos;
– Uso de luvas, avental, máscara, óculos e protetor facial;
– Descarte adequado dos resíduos
– Prevenção de acidentes com perfuro cortantes;
– Desinfecção e limpeza das superfícies dos ambientes;
A Norma Regulamentadora 32 (NR-32 – Segurança e saúde no trabalho em serviços de saúde) trouxe um grande avanço para a segurança de todos os profissionais de saúde, assim como todos os envolvidos em atividades da área da saúde, de modo a definir no âmbito legislativo trabalhista, controles de infecção em locais de assistência a saúde.
Laboratório de biossegurança máxima (nível 4) no Brasil
Segundo publicado pela Agência Brasil, no ultimo dia 18 de maio de 2021 o ministro da Ciência, Tecnologia e Inovação (MCTI), Marcos Pontes, defendeu a construção de um laboratório de biossegurança máxima (nível 4) no Brasil. De acordo com ele, o local escolhido para a instalação será o Centro Nacional de Pesquisas em Energia e Materiais (CNPEM), em Campinas, no interior do estado de São Paulo.
“O MCTI está liderando um movimento, junto com outros ministérios, para que possamos construir no país um laboratório de biossegurança máxima, nível 4. Foram feitos vários seminários, encontros, reuniões, e nós vamos construir isso para defender a nossa população”, disse o ministro em visita ao CNPEM nessa segunda-feira (17).
No local, já funcionam quatro laboratórios de tecnologia avançada, o Laboratório Nacional de Luz Síncrotron (LNLS), que opera o Sirius, o mais moderno acelerador de partículas brasileiro; o Laboratório Nacional de Biociências (LNBio); o Laboratório Nacional de Biorrenováveis (LNBR); e o Laboratório Nacional de Nanotecnologia (LNNano).
“O fato de termos um laboratório de biossegurança 4, associado a uma instalação como essa do Sirius, vai nos colocar à frente de muitos países. Já existe muito interesse internacional nas pesquisas que podem ser realizadas”, destacou o ministro.
“O local escolhido para esse laboratório é essa instalação, o CNPEM, o Centro Nacional de Pesquisas em Energia e Materiais. Acho que não preciso nem falar o porquê, com toda essa associação com outras tecnologias aqui”, acrescentou Pontes.
Estruturas com nível 4 de biossegurança são capazes de manipular com segurança vírus e bactérias de alta periculosidade, como o vírus do ebola.
Segundo o Ministério da Defesa, o grupo de trabalho interministerial que trata do assunto atua na elaboração de uma proposta de construção de um laboratório desse porte no Brasil desde agosto de 2020. O grupo terá que apresentar, até o fim de 2021, um relatório à Câmara de Relações Exteriores e Defesa Nacional (Creden) para viabilizar o projeto, associado a uma Política Nacional de Biossegurança e Bioproteção.
Conclusão
Empresas voltadas para a produção de imunobiológicos (vacinas, anticorpos monoclonais e imunodiagnóstico) precisam estabelecer uma ampla gama de medidas de biossegurança, capazes de garantir a segurança de seus funcionários, do público (objetivo final) e do próprio produto nas suas várias etapas.
Os laboratórios de pesquisa devem estar habilitados ao manuseio de patógenos. Podemos destacar os cuidados com o armazenamento/conservação, bem como as condições de crescimento/cultura, cuidados com o manuseio e o descarte do patógeno em questão.
O desenvolvimento de vacinas e testes de imunodiagnóstico inicia em escala laboratorial, onde o objetivo é a demonstração da eficácia do processo em desenvolvimento – para vacinas: a capacidade de impedir o desenvolvimento do patógeno e, para testes de diagnóstico – a capacidade de detectar o patógeno com a maior sensibilidade, especificidade e reprodutibilidade possível.
Durante o scale-up – etapa de escalonamento intermediário,– as normas de biossegurança empregadas devem estar de acordo com o preconizado pelas normas oficiais internacionais, a fim de assegurar que o processo de produção ou o produto final possam ser comercializados em outros países. Esta etapa serve para a produção de lotes do produto que serão utilizados nos testes de validação.
As vacinas representam a estratégia de intervenção com a melhor relação custo-benefício até hoje aplicada em saúde pública. Avanços em biossegurança e biotecnológicos em diversas áreas de pesquisa têm contribuído para o desenvolvimento de formulações mais seguras e eficazes.


Ótimo site!
Desejo sucesso!!!
Gostaria de convida-los a acessar
https://sistcomsistemacomercial.com.br