Riscos biológicos são facilmente encontrados em ambientes hospitalares, tendo como medida preventiva fundamental a necessidade do uso de equipamentos de proteção individual para médicos, enfermeiros e demais profissionais de saúde.
Existem normas e classificações que regem os níveis de contenção adequados para os seus manuseios. Entretanto, as instituições de saúde devem possuir meios próprios de tratar novos riscos. A implementação de novas técnicas de biossegurança deve ser adotada sempre que as medidas existentes se mostrarem ineficazes.
No ambiente hospitalar, podem ser encontrados todos os tipos de riscos. Além dos biológicos, existem os riscos químicos, físicos e vários outros perigos que podem causar acidentes. Nesses locais, e em todos os outros, a melhor saída para evitar problemas é a prevenção.
Mas afinal, o que são os riscos biológicos? Eles existem apenas em hospitais? Acompanhe as dicas de como evitar as ameaças de contágio.
O que são os riscos biológicos e onde são encontrados?
O risco biológico é considerado existente quando há microrganismos capazes de provocar doenças no homem, como vírus, bactérias, protozoários, parasitas, fungos, entre outros.
Todas as pessoas estão expostas a esses microrganismos o tempo todo, quando andam de transporte público, na escola, no shopping, no trabalho e até mesmo em casa.
Entretanto, existem profissões em que os trabalhadores se expõe a um maior número de microrganismos, como acontece com funcionários de hospitais e clínicas. Nesses locais, esse risco é maior.
Isso ocorre porque os agentes podem ser encontrados em fluidos corporais, como sangue, em objetos, como seringas descartadas ou em qualquer material utilizado em pessoas ou em animais infectados.
As principais fontes de contaminação são provenientes do contato da mão com a boca, da mão com os olhos, ou por meio de toque em feridas superficiais na superfície cutânea exposta e pela perfuração da pele.
Logo, todo resíduo hospitalar ou de serviços de saúde — além de atendimentos ou procedimentos feitos de forma incorreta — são potencialmente infectantes e oferecem riscos biológicos.
Os microrganismos podem causar doenças leves, medianas e graves. Conheça algumas doenças podem se contraídas por meio dos riscos biológicos:
- HIV;
- hepatite B;
- herpes viral;
- rubéola;
- tuberculose;
Quais profissões devem se preocupar com o risco biológico?
Todas as categorias profissionais estão sujeitas a riscos biológicos, já que sua definição básica seria a exposição a qualquer agente causador de doenças.
Todos nós estamos expostos o tempo todo, entretanto existem algumas profissões que sofrem um risco maior. Um ótimo exemplo são os trabalhadores da área da saúde. Os profissionais de limpeza pública, de hospitais, clínicas e da área alimentícia, são alguns dos acometidos.
O contato com material biológico infectado acontece diariamente com dentistas, pesquisadores, enfermeiros, trabalhadores dos atendimentos de emergência, estudantes e estagiários dessas áreas.
É preciso saber os fatores que aumentam os riscos biológicos, implementar e fazer as normas de segurança do local serem seguidas, a fim de proteger os trabalhadores e todas as pessoas envolvidas direta e indiretamente com o serviço.
Como evitar os riscos biológicos em hospitais?
Devido a esse perigo de contaminação, a Agência Nacional de Vigilância Sanitária (Anvisa) criou algumas regras de como o lixo hospitalar deve ser armazenado e tratado no Brasil.
A legislação se aplica não só a hospitais, como também a centros de pesquisa, clínicas, consultórios, necrotérios e laboratórios. Ela evita a contaminação de trabalhadores e pacientes e é capaz de prevenir danos ao meio ambiente.
Confira algumas medidas práticas que podem prevenir a contaminação acidental:
- evitar ter contato das mãos com o rosto;
- não passar cosméticos, não comer e nem beber na área do laboratório;
- usar avental, luvas descartáveis e outros Equipamentos de Proteção Individual necessários.
Veja, a seguir, 10 dicas de prevenção de riscos biológicos.
1. Conheça o Plano de Gerenciamento de Resíduos de Serviços de Saúde?
O Plano de Gerenciamento de Resíduos de Serviço de Saúde (PGRSS) é o documento técnico que descreve todas as ações referentes aos resíduos — desde a geração até a disposição final.
As medidas de segurança adotadas para prevenir contaminações consistem em uma série de procedimentos padrões que devem ser seguidos à risca pelas instituições que prestam serviços relacionados à saúde humana e animal.
Todas os geradores de resíduos de serviços de saúde precisam fazer um PGRSS de acordo com as normas e regras dos órgãos de vigilância sanitária e meio ambiente — tanto a nível federal, quanto estadual e municipal. Veja alguns exemplos de organizações que são obrigadas a elaborar um planejamento:
- laboratórios;
- necrotérios;
- funerárias;
- hospitais;
- drogarias e farmácias.
No caso de ambientes hospitalares, os detalhes podem fazer a diferença entre a vida e a morte de uma pessoa. Por isso, o cuidado deve ser redobrado.
2. Oferecer treinamento para os funcionários e Seguir as Normas de Segurança
Conhecer os riscos aos quais se está exposto é muito importante para adquirir a noção do quão sério é o trabalho na área da saúde. Por isso, é imprescindível apresentar os perigos de infecção e contaminação aos trabalhadores recém-contratados.
Também é necessário, ainda, realizar reciclagens e treinamentos constantes. Não apenas para lembrar os funcionários dos perigos, mas também para informar mudanças nos processos ou a ocorrência de novas ameaças.
Instruir os colaboradores sobre os perigos do trabalho pode evitar diversos acidentes sérios e processos futuros. Então, todo esse cuidado deve ser visto como um investimento. Além disso, a capacitação é obrigatória por lei e pode ser encontrada nas NR 1 (1.7) e NR 32 (32.2.4.9).
Por isso, é importante conhecer a legislação brasileira quanto às normas de biossegurança. Ou seja, os procedimentos obrigatórios que devem ser adotados a fim de evitar contaminações diretas e cruzadas entre materiais de pesquisa, animais, superfícies, utensílios e pessoas.
Além das NRs e outras normas do Ministério do Trabalho, regras da Anvisa (Agência Nacional de Vigilância Sanitária) e recomendações normativas da ABNT (Associação Brasileira de Normas Técnicas) e OIT (Organização Internacional do Trabalho) devem ser consideradas.
3. Usar EPIs adequadamente
Conforme a NR-06, Equipamentos de Proteção Individual são dispositivos destinados à proteção de riscos suscetíveis de ameaçar a segurança e a saúde no trabalho.
Esses itens devem ser oferecidos gratuitamente pelas empresas, sempre que as medidas de ordem geral não oferecerem proteção completa para os riscos presentes no local de trabalho.
Também são usados enquanto a proteção coletiva estiver sendo implantada, ou em situações de emergência.
No caso dos hospitais, cada área ou departamento exige o uso de um ou mais EPI, pois é difícil proteger os trabalhadores simultaneamente de todos os riscos químicos, físicos, biológicos e de acidentes.
Luvas, aventais, máscaras e calçados de proteção são alguns itens utilizados por quem trabalha em hospitais.
Outro exemplo são os aventais de chumbo, que protegem profissionais de radiologia médica da exposição à radiação ionizante, que está relacionada ao desenvolvimento de câncer.
Esses utensílios servem como uma barreira protetora para o profissional. Eles escondem os olhos, as roupas, a entrada das vias aéreas e as mãos. A fim de garantir a eficácia da proteção, é essencial utilizá-los da maneira certa. Portanto, as máscaras e luvas serão trocadas a cada paciente atendido, assim como as mãos serão bem lavadas e desinfectadas com álcool.
4. Lave as mãos antes e depois de qualquer procedimento
As mãos são um dos maiores veículos de microrganismos. Nós tocamos em tudo, colocamos as mãos uns nos outros, barramos espirros, abrimos maçanetas. E em um hospital, onde as pessoas estão debilitadas e sujeitas às mais diversas doenças, o cuidado com as mãos deve ser ainda maior.
Médicos e enfermeiros devem higienizá-las e desinfectá-las com álcool 70% em todas as trocas de pacientes antes de colocarem a nova luva. Da mesma forma, os visitantes, trabalhadores terceirizados e pacientes também não podem se esquecer de realizar essa limpeza.
Eles devem ser estimulados a lavar as mãos constantemente, a fim de quebrar o ciclo de contaminação hospitalar. Para tanto, placas e sinais de avisos sobre a importância de higienizar as mãos — e com instruções — devem ser afixados nos locais apropriados.
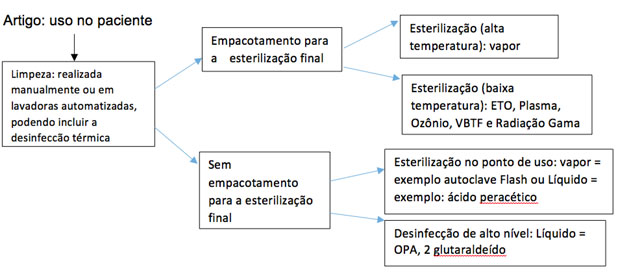
5. Limpeza e Desinfecção de Superfícies e Equipamentos
Os princípios básicos para a limpeza e desinfecção de superfícies e equipamentos em serviços de saúde são a seguir descritos no Manual da Anvisa para a Limpeza e Desinfecção de superfícies.
O álcool 70% é uma das soluções mais eficientes para a desinfecção de mãos, superfícies, utensílios e equipamentos. A limpeza constante dos locais em que há trânsito de pessoas é de extrema importância para evitar riscos biológicos.
A limpeza com água corrente e sabão ou detergente pode ser suficiente para eliminar o material biológico, como por exemplo, sangue, fluídos corporais e resíduos de tecidos. Tudo deve ser limpo antes e após o uso.
Deixar o material biológico em superfícies é uma atitude a ser evitada, pois é propício para a proliferação de microrganismos residuais. Assim, isso pode proteger bactérias e vírus dos efeitos da esterilização e desinfecção.
Fique atento quanto à designação de desinfetantes apropriados. Um agente infeccioso em particular pode requerer cuidados maiores e mais específicos. Por esse motivo, os procedimentos padrões são muito importantes e devem ser seguidos.
6. Eliminar corretamente os resíduos hospitalares
Os resíduos gerados são grandes fontes de contaminação, tanto para os colaboradores quanto para pacientes e acompanhantes.
Portanto, lidar corretamente com o lixo hospitalar é uma das práticas mais eficientes para manter o ambiente seguro.
Os protocolos e normas de biossegurança incluem o descarte de resíduos em local apropriado. Os lixos são divididos em tipos e cada um deles tem um destino diferente.
Tipos de lixo hospitalar
De acordo com a Resolução RDC nº 33/03, os resíduos hospitalares são classificados como:
- Grupo A (potencialmente infectantes) – que tenham presença de agentes biológicos que apresentem risco de infecção. Ex.: bolsas de sangue contaminado;
- Grupo B (químicos) – que contenham substâncias químicas capazes de causar risco à saúde ou ao meio ambiente, independente de suas características inflamáveis, de corrosividade, reatividade e toxicidade. Por exemplo, medicamentos para tratamento de câncer, reagentes para laboratório e substâncias para revelação de filmes de Raio-X;
- Grupo C (rejeitos radioativos) – materiais que contenham radioatividade em carga acima do padrão e que não possam ser reutilizados, como exames de medicina nuclear;
- Grupo D (resíduos comuns) – qualquer lixo hospitalar que não tenha sido contaminado ou possa provocar acidentes, como gesso, luvas, gazes, materiais passíveis de reciclagem e papéis;
- Grupo E (perfurocortantes) – objetos e instrumentos que possam furar ou cortar, como lâminas, bisturis, agulhas e ampolas de vidro.
7. Contrate uma empresa especializada para coletar o lixo
Como vimos, o lixo hospitalar pode ser extremamente perigoso. Coletar e descartar o resíduo hospitalar exige muito conhecimento e cuidado em todas as etapas. Além da ameaça a saúde humana esse tipo de lixo também pode causar sérios problemas ao meio ambiente.
Caso algum material do lixo potencialmente infectante entre em contato com o solo ou com a água, pode causar contaminações muito graves. A vegetação pode ser prejudicada e os seres vivos que tiverem contato com essa água podem ser infectados.
Para evitar que isso aconteça, é necessário contratar uma empresa especializada em coletar, transportar e descartar corretamente o lixo hospitalar.
8. Siga os protocolos em caso de acidente
Se acontecer qualquer tipo de acidente e ferimento de funcionários, é necessário seguir todos os procedimentos padrões do local. Dessa maneira, garante-se que as medidas necessárias de socorro tenham efeito e o risco de transmissão de doenças seja minimizado.
Outra medida que precisa ser tomada em caso de acidentes que envolvam sangue, fluídos corporais ou qualquer outro material potencialmente contaminado: a empresa deve comunicar o ocorrido à Previdência Social. Isso deve ser feito através da emissão de uma Comunicação de Acidente de Trabalho (CAT), até o primeiro dia útil após o acidente.
9. Elabore um plano de emergência
É fundamental para qualquer empresa — principalmente em ambientes com tantos riscos como hospitais — a elaboração de um plano de emergência. É óbvio que ninguém deseja precisar de um plano como esse — e a empresa precisa fazer de tudo para evitar —, mas acidentes de trabalho podem acontecer.
O plano de emergência é um documento que tem o objetivo de explicar como se deve agir em situações anormais. Além de acidentes de trabalho, podemos citar explosões, roubos e assaltos, inundações e todo o tipo de tragédia.
O hospital não pode parar de funcionar. Afinal, as vidas de muitos pacientes dependem do seu funcionamento. Além disso, parar de operar geraria muitos transtornos aos funcionários, fornecedores e prejuízo para a própria instituição. Para evitar problemas no futuro, é mais fácil pensar estrategicamente agora em soluções para superar situações difíceis.
10. Use a comunicação ao seu favor
Campanhas de conscientização — sobre o uso correto de Equipamentos de Proteção Individual, a forma certa de lavar as mãos, além de outras medidas para evitar os riscos biológicos e outros perigos no ambiente hospitalar — não devem ser vistas como um custo para a empresa. Essa comunicação interna, se feita da maneira correta, pode ser entendia como um investimento.
Afinal, comunicar de forma eficiente com todos os funcionários, inclusive trabalhadores terceirizados, é uma maneira efetiva de evitar um acidente grave, que pode, inclusive, terminar com a morte de alguém. E quando o assunto é a proliferação de microrganismos, é fundamental que todos estejam muito conscientes dos riscos e de como evitá-los.
O hospital é um ambiente destinado aos cuidados com a saúde, a recuperação e a prevenção de doenças. Apesar disso, inevitavelmente, é um local que oferece enormes perigos à segurança dos pacientes, funcionários e acompanhantes.
Profissionais da saúde devem ficar em constante alerta, já que suas vidas estão em jogo a todo momento. Entendeu a relevância de entender quais são os riscos biológicos em hospitais e quais as dicas para evitá-los?
Fonte: http://blog.morhena.com.br/6-dicas-de-seguranca-para-evitar-riscos-biologicos-em-hospitais/